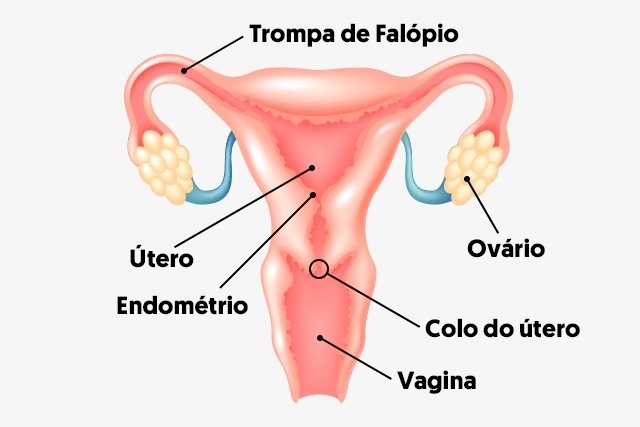
O exame preventivo tem por finalidade a verificação das células do colo do útero. A morfologia (forma) das células é observada na tentativa de identificar possíveis alterações. Veja, o colo do útero é formado por uma camada mais superficial, chamada epitélio, composta por células escamosas. Metaplasia escamosa indica alteração na morfologia dessas células da camada superficial. Essas alterações podem ter diversas origens, como processos inflamatórios, infecções por microrganismos, etc. Os leucócitos indicam justamente isso. Leucócitos são as células de defesa do organismo e aparecem comumente em processos inflamatórios e infecciosos. As hemácias são células do sangue, que indicam que a porção escamosa do seu cérvix sofreu agressões, ficando mais sensível. Histiócitos indicam inflamação leve a moderada. E a citólise significa que suas células estão "estourando" por algum fator agressivo.
Todas as manifestações inflamatórias e/ou infecciosas do trato genital feminino inferior
Causas:
FLUXO GENITAL
Aumento DO FLUXO GENITAL
Aumento da secreção ou da transudação de qualquer porção do trato genital.
CAUSAS
Tabela 1 - FLORA BACTERIANA VAGINAL EM MULHERES NORMAIS
I. Microorganismos Comumente Isolados
* microorganismos anaeróbios
II.Microorganismos Ocasionalmente Isolados
III. Microorganismos Potencialmente Patógenos
AMBIENTE VAGINAL CLASSIFICAÇÃO BACTERIOSCÓPICA
Infecciosas
Não Infecciosas
Diagnóstico
COMPLEMENTAÇÃO DIAGNÓSTiCA
VAGINOSE BACTERIANA
VAGINOSE BACTERIANA
Corrimento vaginal homogêneo branco-acinzentado com odor fétido (especialmente após a relação sexual ou no período menstrual)
(Critérios diagnósticos de Amsel-1983) CLUE-CELS
VAGINOSE BACTERIANA
TRATAMENTO SISTÊMICO
VAGINOSE BACTERIANA
Tratamento local
TRICOMONÍASE
Sintomas:
TRICOMONÍASE
Ex. ginecológico: hiperemia multifocal e edema da mucosa cervico-vaginal (aspecto de framboesa)
Ex. direto a fresco c/ solução fisiológica (80 a 90%)
TRICOMONÍASE
Tricomoníase - Tratamento
CANDIDÍASE
CANDIDÍASE
(Giraldo e cols.1999; Sobel,1993)
CANDIDÍASE - DIAGNÓSTICO
TRATAMENTO
Mas tenha calma. O estadiamento do preventivo é feito de acordo com a extensão das alterações celulares encontradas. Se seu estadiamento foi Metaplasia escamosa você necessita ir ao médico para que ele receite o tratamento mais adequado, geralmente com pomadas cicatrizantes e antimicrobianas. As infecções por HPV ou Herpes possuem alterações bastante específicas, que não foram mencionadas no seu resultado.
Visite seu médico com o resultado do exame e não se desespere. Aproximadamente 68% das mulheres sexualmente ativas possuem metaplasia escamosa. Apenas o médico pode lhe dar o diagnóstico correto e prescrever um tratamento.
Fonte/créditos:http://www.portaldeginecologia.com.br/modules.php?name=News&file=article&sid=137
Nenhum comentário:
Postar um comentário