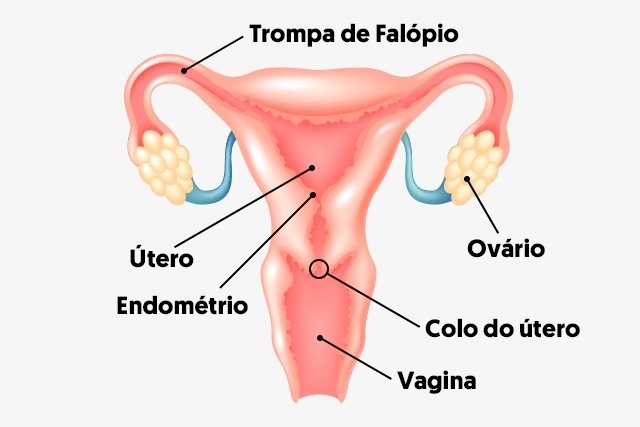
O aborto espontâneo é uma fatalidade comum que acomete de 20% a 25% das mulheres que engravidam. É considerada uma das maiores frustrações da vida reprodutiva de um casal. Mesmo sendo um fato bastante comum nas gestações iniciais, deve merecer um tratamento médico específico e, muitas vezes, um acompanhamento psicológico. A definição de aborto é a perda fetal antes de 20 semanas de gestação ou a perda de um feto com peso inferior a 500g. Abortamento de repetição é definido na teoria como a ocorrência de três abortos consecutivos. Embora do ponto de vista acadêmico a pesquisa mais detalhada para os abortos repetidos deva ser feita depois de três perdas fetais, na nossa opinião, esta pesquisa avançada pode ser iniciada após o segundo ou, em casos especiais, após o primeiro aborto. Os abortamentos de repetição representam um trauma na vida do casal e, por isto, devem ser vistos com seriedade, caso contrário, a alegria e expectativa positiva, por um filho que virá, sentida nos primeiros dias do atraso menstrual, poderão frustrar e causar uma decepção imensurável. Portanto, todas alternativas que justifiquem as causas de abortos, mesmo as pouco prováveis e não cobertas por seguros-saúde, devem ser investigadas.
Infelizmente, do ponto de vista estatístico, 50% das gestações reconhecidas bioquimicamente (antes mesmo do atraso menstrual), não progridem. As causas de abortamento são variadas e podem ser devido a uma estatística normal de perda, natural do ser humano e comum a todas as mulheres. Mesmo aquelas que já tiveram filhos mas perderam um bebê sem causa justificada, podem ter problemas específicos como que devem ser investigados. São eles:
- Anomalias cromossômicas e genéticas
- Doenças infecciosas
- Problemas hormonais
- Anomalias da estrutura do útero (miomas, malformações, aderências e outras)
- Imunológicos
- Fatores ambientais
Com exceção deste último, todas as causas possíveis devem ser exaustivamente pesquisadas.
Informações complementares importantes para o diagnóstico
Informações complementares importantes para o diagnóstico
Galactorreia (saída de leite pelas mamas): sugere hiperprolactinemia
Submeteu-se à Curetagem uterina: sugere aderências intrauterinas.
Submeteu-se à Curetagem uterina: sugere aderências intrauterinas.
- Ciclo menstrual anormal: sugere disfunção hormonal
- Há historia de filhos com defeitos e anomalias congênitas.
- Há historia de trombose venosa: sugere uma trombofilia herdada ou uma síndrome de anticorpo antifosfolipide.
- Que informações estão disponíveis em exames de laboratórios prévios, exames patológicos ou em um estudo de imagem?
- O exame físico deve incluir avaliação física geral, com atenção quanto a sinais de endocrinopatias (por exemplo, hirsutismo, galactorreia) e anormalidades de órgãos pélvicos (por exemplo, dilaceração do colo uterino ou uma malformação uterina).
Exames importantes para o diagnóstico e os tratamentos
- Avaliação da mulher;
- Cariótipo-exame de sangue (avaliação de anomalias cromossômicas estruturais, translocações e mosaicismo);
- Avaliação uterina;
- Ultra-som vaginal;
- Histerossonografia ou histerossalpingografia;
- Ressonância magnética (reservada para casos especiais);
- Videhisteroscopia
Investigar doenças auto-imunes, trombofilias e avaliação imunológica.
Os exames para esta pesquisa são feitos por coleta de sangue em laboratórios especializados e sempre com indicação médica. São eles:
Os exames para esta pesquisa são feitos por coleta de sangue em laboratórios especializados e sempre com indicação médica. São eles:
- Anticorpos antifosfolípides (Anticardiolipina e Anticoagulante lúpico)
- Anticorpo antifosfatidil – serina (IgG, IgM e IgA)
- Anticorpos antitireoideanos
- Anticorpos antinucleares
- Anticorpos anti-DNA
- Pesquisa de células LE
- Anti-Ro e Anti-La
- IgA
- Células NK (biópsia do endométrio) CD 56
- Anticorpo antiespermatozóide
- Fator V de Leiden -Mutação G1691A
- Antitrombina III
- MTHFR-Mutação 677T e A1298T
- Protrombina mutação G20210A
- Hemocisteína
- Proteína S
- Proteína C
- Pesquisa de Endometrite (CD 138)
- Beta 2 Glicoproteína I
Dosagens hormonais
- FSH
- LH
- Prolactina
- Hormônios tireoidianos
Avaliação de doenças infecciosas
Conteúdo vaginal:
- Mycoplasma hominis
- Ureaplasma urealiticum
- Chamydia trachomatis
- Listeria monocytogenes
- Streptococus Beta hemolítico
Sangue:
- Sorologia para Toxoplasmose
- Sorologia para Citomegalovírus
- Sorologia para Listeriose
- Sorologia para Brucelose
Investigar endometriose
- CA 125
- Avaliação ultrassonográfica
- História clínica
Investigar ovários policísticos
- História clínica
- Ultrasson
- Dosagens hormonais
Avaliação do homem
- (www.fertilidadedohomem.com.br)
- Espermograma completo
- Fragmentação do DNA do espermatozóide
- Cariótipo (avaliação de anomalias cromossômicas, translocações e mosaicismo)
- Avaliar possíveis infecções
Tratamentos
Os tratamentos devem ser individualizados de acordo com o diagnóstico dos pacientes e do conhecimento médico atualizado.
Causas Imunológicas, trombofilias e vacinas
Os problemas imunológicos têm sido responsabilizados por alguns casos de insucesso na fertilização in vitro e por abortos de repetição. Alguns autores acreditam que muitos casos de falha são, na verdade, abortos muito precoces que, após um período curto de implantação embrionária, não chegam a ser detectados nos testes de gravidez, não evoluem e são eliminados. Existem controvérsias a respeito desse tema, mas os resultados positivos após a terapia com vacinas têm nos encorajado a prosseguir com esse tratamento, indicado em situações especiais.
Cross Match: é um exame que não apresenta comprovação nem evidências científicas comprovadas nos resultados obtidos (Medicina Baseada em Evidências). Por isso, a sua indicação deve ser restrita a alguns casos. São poucos os países no mundo que realizam essa pesquisa com tal finalidade, entretanto, pode ser uma opção. Para que se entenda esse exame é necessária a compreensão de que todo ser humano possui a capacidade de rejeitar corpos estranhos e o embrião pode ser considerado como tal, pois traz com ele o DNA paterno, que é estranho ao organismo materno. Entretanto, em condições normais, o organismo da mãe deve produzir um “anticorpo protetor” – chamado de fração HLA-G –, que protege o embrião contra este “ataque imunológico” e impede a rejeição. Quando esse “anticorpo de proteção” não é formado, os mecanismos de agressão imunológica seguem o seu caminho natural, impedindo a gravidez ou mais tarde provocando o aborto. Essa alteração do organismo – que curiosamente aparece quando há semelhança imunológica entre o pai e a mãe e não quando são muito diferentes – é detectada pelo exame Cross Match. Para se realizar essa pesquisa retiram-se amostras de sangue do homem e da mulher e, em laboratório, realiza-se uma prova cruzada entre os dois, para identificar a presença dos anticorpos. Se não estiverem presentes, será necessário o tratamento com vacinas. Esta imunização é realizada com o sangue paterno, do qual são separadas as células brancas (linfócitos) e com elas preparadas as vacinas, depois injetadas na mãe pela via intradérmica. São realizadas duas ou três aplicações com espaço de tempo de três semanas entre elas. Após o término dessa série, o Cross Match é repetido e, confirmando a virada do resultado anterior para positivo, uma nova tentativa de fertilização poderá ser iniciada. Se não houver essa virada, uma nova série de duas aplicações será realizada.
Trombofilias: Existem outros exames que avaliam fatores imunológicos e, junto com este grupo de exames, estão as trombofilias. São doenças pouco frequentes e que provocam alterações de coagulação do sangue. Essas alterações não são detectadas em exames de sangue comuns e, quando existem, aumentam a chance de formar coágulos sanguíneos e causar tromboses mínimas capazes de impedir a implantação do embrião ou provocar abortos. Os exames para essa pesquisa são feitos por coleta de sangue em laboratórios especializados e sempre com indicação médica.
São eles:
- Anticorpos antifosfolípides
- Anticorpo antifosfatidil – serina (IgG, IgM e IgA)
- Anticorpos antitireoideanos
- Anticorpos antinucleares
- IgA
- Células NK (Biópsia do Endométrio)CD56
- Anticorpo antiespermatozoide
- Fator V de Leiden
- Antitrombina III
- MTHFR
- Protrombina mutação
- Hemocisteína
- Proteína S
- Proteína C
- Beta 2 Glicoproteína I
- Pesquisa de Endometrite (CD138)
A presença dessas alterações no sangue das mulheres sugere causas imunológicas ou trombofilias. Os tratamentos variam de ingerir uma simples aspirina infantil até tomar medicamentos mais sofisticados, como a heparina, corticoides e imunoglobulina injetável.
É fundamental salientar que essa tecnologia não representa garantia no sucesso para a obtenção da gestação e sim uma nova alternativa para aqueles que até o momento não tiveram sucesso em tratamentos anteriores.
fonte:http://www.ipgo.com.br/abortos/