Em 1º lugar escolher um bom médico. Como saber se é um bom médico? Se o GO pede exames hormonais, te indica ácido fólico e se mostra atencioso e profissional ao teu desejo de engravidar e as dúvidas que você coloca sobre o assunto. Fica disponível para que vc consiga encontrá-lo por alguma emergência, pois, pensando em quando vc engravidar, é muito importante que vc consiga entrar em contato com ele a hora que precisar. Outro detalhe, é que o médico precisa ser pró-ativo, não ficar achando que tá tudo normal sempre e não investigar nada.
Para o marido:
O espermograma deve ser analisado por um urologista ou especialista em fertilidade, lembrando que o GO não é especializado nessa área e nem sempre sabe interpretar esse exame corretamente.
Apesar da relutância de muitos maridos, o ideal seria q ao decidirem ter um bb ele tb já procura-se um urologista e fizesse o espermograma.Para mulher:
2º Tomar ácido fólico. O indicado é iniciar 3 meses antes de começar os treinos até o 3o mês de gestação, mas se vc iniciar quando decidir começar a treinar já é um ótimo começo.
- o ácido fólico não tem contra-indicações, não causa nenhum problema por mais tempo q seja preciso tomá-lo.
- deve-se tomar todos os dias, senão ele não gera o efeito correto.
- tomar corretamente pode evitar grandes problemas futuros de aborto por má formação fetal ou mesmo um bb com problemas.
- o ácido fólico é o único medicamento comprovado, que melhora a qualidade dos óvulos da mulher.
Análises ao sangue
Para determinar o grupo sanguíneo da mulher que pode ser do tipo A, B, AB ou O, enquanto o factor Rh pode ser positivo (Rh+) ou negativo (Rh-).
O conhecimento do Rh dos progenitores é fundamental, pois se existir uma incompatibilidade entre o Rh do feto e o da mãe, o organismo da mulher pode produzir anticorpos contra o feto, provocando anemia, icterícia ou mesmo a morte.
Para contornar esta situação deve ser administradade uma injecção de imunoglobulina.
Fazer exames hormonais (prolactina, progesterona, LH, FSH, tireóide, ...), HIV, toxoplasmose, clamídia, papanicolau e US.
Causas da infertilidade feminina:
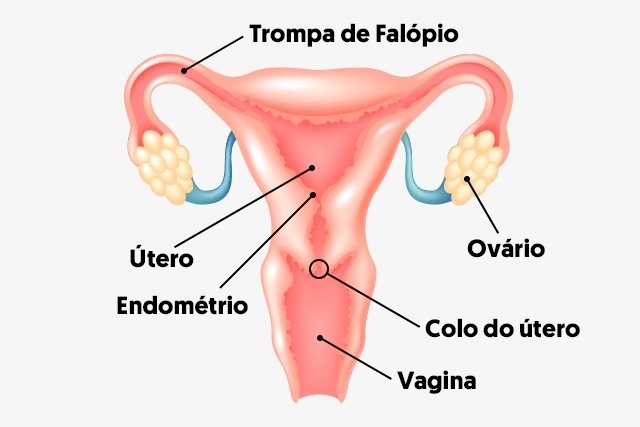
Problemas ovulatórios, obstruções na trompa, doenças uterinas, infecções no colo do útero e fatores imunológicos estão entre as principais causas de infertilidade feminina. “Muitas mulheres apresentam dificuldades para ovular causadas pela Síndrome dos Ovários Policísticos ou por disfunções na tiróide ou nas glândulas supra-renais.
As obstruções nas trompas podem ser causadas pela endometriose ou algum tipo de aderência que dificulte a mobilidade, ou seja, o transporte do óvulo até o útero que é realizado pela trompa. Em alguns casos, os problemas estão localizados no útero, causados por miomas e pólipos. “As infecções do colo do útero também impedem a gravidez porque deixam o muco vaginal hostil, não permitindo a sobrevivência e a passagem do espermatozoide”, afirma o médico.
O primeiro exame, a histerosalpingografia, revelará a mobilidade e permeabilidade da trompa, atestando se ela permite ou não a entrada do espermatozóide para a fecundação do óvulo. Se nenhuma anormalidade for identificada, os exames seguintes monitorarão a ovulação, as dosagens hormonais e o controle do ciclo menstrual. “Aqui, o médico necessita do ultra-som, que averigüa o crescimento dos folículos do útero e o funcionamento das glândulas. Dando qualquer alteração o medico indicara outros exames complementares.